Controllo sullo stato di gravidanza e il parto

Il test di gravidanza delle urine si deve effettuare dopo un ritardo delle mestruazioni minimo di 3 o 4 giorni. In questo test si misura la presenza di un’ormone della gravidanza, la gonadotropina corionica, con la prima urina del mattino, utilizzando vari test disponibili nelle farmacie.
Se il risultato è negativo, probabilmente perchè è stato fatto troppo in anticipo e quindi si consiglia di ripeterlo dopo qualche giorno. In certi casi, specialmente quando la paziente si è sottoposta a qualsiasi tecnica di riproduzione assistita, si consiglia di realizzare un test sanguineo per conoscere il valore esatto e in tempi inferiori. Maggiori informazioni

Il primo sintoma di gravidanza è la mancanza delle mestruazioni nei giorni pevisti. Ma molte volte e in maniera precoce, si manifesta in diverse maniere.
Tra le più frequenti troviamo:
– Problemi digestivi. Le più tipiche sono la nausea e il vomito.Più avanti si potranno manifestare sintomi di stitichezza.
– Seno sensibile con aumento di volume.
– Sensazione di sonnolenza e stanchezza.
– Percezione dei cattivi odori.
– Cambiamenti di umore.
È imprescindibile controllare lo stato di gravidanza con frequenti visite ginecologiche. Il ritmo e il numero delle visite dipende da caso a caso. Se si tratta di una gravidanza definita “ a rischio” o multiple, dovranno essere più frequenti. In generale si consigliano visite mensili fino all’ultimo mese, nel quale si preferiscono settimanali.
La prima visita dev’essere fatta abitualmente tra la sesta e l’ottava settimana, con i seguenti obiettivi:
– Conferma ecografica.
– Calcolare la data del concepimento e del parto.
– Escludere patologie (aborto, extrauterina, ecc.)
– Prescrizione dei primi esami del sangue.
– Consigli igenico-alimentari, ecc.
– Trattamento farmacologico, se necessario.
– Informare dettagliatamente sulle tecniche della diagnosi prenatale.
Ad ogni visita la paziente viene informata del suo stato generale e vengono chiariti i dubbi e i sintomi che si stanno manifestando. Inoltre la gestante viene pesata, viene misurata la pressione, si sottopone ad un esame ecografico, e se necessario si richiedono esami del sangue e un trattamento farmacologico, informandola sullo stato della gravidanza.
Nelle ultime settimane le visite comprendono il tatto vaginale per conocere le condizione del canale del parto e una monitorizzazione fetale per conocere lo stato fetale.

Durante la gestazione e a criterio del ginecologo, vengono richiesti ed eseguiti una serie di esami complementari, come analisi del sangue e urine, ecografie o prove di diagnosi.
Gli esami che vengono eseguiti in quasi tutte le gravidanze sono tre, distribuiti nei corrispondenti trimestri:
Primo trimestre: analisi base del sangue ed urine, analisi degli anticorpi per escludere la presenza d’infezioni: rosolia, toxoplasmosi, sifilide, AIDS ed epatiti.
– Secondo trimestre: Test di O´Sullivan, per diagnosticare il diabete gestazionale.
– Terzo trimestre: oltre all’analisi base del sangue, si esegue un esame della coagulazione, necessario per il parto e la possibile anestesia epidurale.
Nelle ultime settimane ( tra la 35ma e 37ma) viene eseguita una coltivazione di secrezioni vaginali per cercare la presenza dello streptococco. Nel caso di positività si prescrivono antibiotici sicuri in gravidanza al momento della dilatazione.
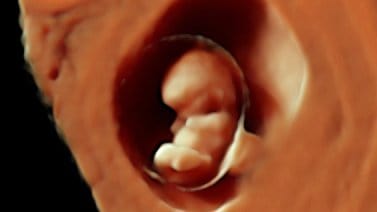
L’ecografía è un’esplorazione imprescindibile oggigiorno per il controllo di qualsiasi gravidanza. A seconda del momento in cui si esegue, ha indicazioni diverse. Nelle prime visite si fa per misurare la vitalità e il numero degli embrioni e stabilire con la massima certezza l’età gestazionale.
È ugualmente necessario l’utilizzo dell’ecografia in molte prove della diagnosi prenatale: marcatori di cromosopatie, presenza di malformazioni e come aiuto alle tecniche invasive: biopsia corriale e amniocentesi.
Mentre avanza la gravidanza si fanno ecografie per controllare il suo buon sviluppo, misurando il feto (biometria), la situazione e le caratteristiche della placenta e la posizione fetale.
Infine l’ecografia e le varie tecnologie applicate ( come il Doppler), sono uno strumento per accertare il benessere del feto, anche se non permettono di controllare in modo oggettivo l’ossigenazione fetale in qualsiasi momento.

Attualmente conosciamo i cambiamenti funzionali e anatomici prodotti da una gravidanza; il corpo della donna è perfettamente preparato per essumerli. Abbiamo già descritto in precedenza i cambiamenti che si avvertono all’inizio: nausee, vomito, aumento del volume del seno, ecc.
Andando avanti con la gravidanza, la donna può essere più sensibile e alcune volte stanca e affaticata. Verrà notata una maggiore pigmentazione della pelle e in alcuni casi compariranno smagliature e aumento della peluria, comunque passeggero. È comune anche avere problemi di stitichezza uniti a emorroidi.
Nel terzo trimestre e per l’aumento dell’utero che comprime gli organi adiacenti appaiono sintomi muscolo-articolari, crampi e lombalgie. Sono inoltre frequenti i sintomi d’incontinenza e la presenza di emorroidi e varici.

L’igiene giornaliera è fondamentale. Occorre farsi il bagno, anche in mare. Se si ha la pella secca, si può usare una qualsiasi crema idratante. Per prevenire le smagliature, è conveniente spalmarsi creme specifiche ogni giorno.
Bisogna utilizzare vestiti confortevoli e traspiranti. Sono sconsigliate le calzature con il tacco alto, così come le autoreggenti e calze che producono una pressione locale alla gamba.
L’igiene dentale è anch’essa molto importante. Occorre intensificare la cura dei denti e gengive con idonei spazzolini. Se necessario, andare dal dentista, specialmente nei primi mesi.
Un’alimentazione ed equilibrata è essenziale per chiunque, ma ancora di più per chi è incinta. Un’alimentazione sana e nutriente non vuol dire “mangiare per due”, ma variare gli alimenti, evitando grassi, fritti, troppi amidi, carne cruda, affettati, bibite alcoliche, dolci, cibi piccanti e liquidi gassosi.
I pasti devono essere ricchi di vitamine e minerali che si trovano in frutta e verdura. Durante la gravidanza aumenta il bisogno di ferro, proteine e calcio; le proteine si trovano nella carne, uova e pesce, e il calcio nel latte e nei suoi derivati. È comunque necessario prendere vitamine supplementari di ferro e calcio a partire dal secondo trimestre, in quanto con la gravidanza aumenta il bisogno e non sempre è sufficiente il dosaggio presente nei pasti.
È possibile continuare con l’abituale attività lavorativa, a meno che non sorgano complicazioni; in tutti i casi occorre evitare violenti esercizi e alzare pesi.
Riguardo l’attività fisica, evitare sport competitivi, violenti e scomodi. Si consigliano passeggiate giornaliere di circa un’ora e mezza e il nuoto.
In generale la donna incinta deve aumentare le ore di riposo. Se possibile dormire tra nove e dieci ore giornaliere.
I viaggi non sono controindicati. Anche se non sono consigliati viaggi con destinazioni aventi scarsi o inesistenti servizi sanitari. Verso la fine della gestazione si dovranno comunque evitare lunghi tragitti. Non è proibito viaggiare in aereo.
Non si deve prendere nessun medicinale senza controllo medico, visto che molti sono controindicati, specialmente nei primi mesi. Quelli che vengono presi per un periodo di tempo prolungato, occorrerà ridurli al minimo indispensabile. Ci sono farmaci, il cui rischio è inferiore alla malattia da trattare. Ogni malattia ha una cura speciale per le gravidanze. In sostanza, non si deve prendere nessun medicinale senza consultare il ginecologo.
L’esposizione ai raggi X può essere pericolosa, si dovranno quindi fare radiografie solo se strettamente necessarie.
Si raccomanda la proibizione di qualsiasi tipo di tossici, fumo, alcool e altre droghe. Se è fumatrice, questo è un buon momento per smettere di fumare definitivamente. Se impossibile, occorre ridurre il numero delle sigarette al massimo. Se si prende qualsiasi tipo di droga, è molto importante informare il medico, soprattutto al momento del parto.
Le relazioni sessuali nella vita di una coppia non sono un fenomeno statico, cambiano durante la loro vita. La gravidanza è una tappa nella quale si presentano cambiamenti fisici e psichici che si riperquotono sulla coppia, manifestando nuove forme di vivere la sessualità. Le relazioni sessuali non devono essere soppresse; solo in certe situazioni sarà necessario modificare alcune concrete attività sessuali. Solo in pochi casi, e sempre su raccomandazione medica, conviene evitare il coito, specialmente in casi di emorragia o minaccia di parto prematuro.
Duarante tutta la gravidanza, esistono una serie di segnali e sintomi che la gestante deve segnalare urgentemente al suo ginecologo. Tra i quali, indichiamo:
– Emorragia vaginale
– Perdita di liquido
– Forti dolori addominali
– Intenso vomito persistente
– Cefalea forte e improvvisa
– Giramenti di testa e svenimenti
– Edema improvviso e grave
– Sintomi urinari
– Eruzione cutanea, pruriti generalizzati
– Contrazioni regulari

Il parto è un’esperienza unica che se si vive bene si ricorderà con piacere. Le lezioni di preparazione al parto sono di grande aiuto per affrontare questo momento e per sapere come inizia e cosa fare.
La durata della gravidanza è di circa 40 settimane. Viene chiamato “termine della gestazione” il periodo tra la settimana 37 e 40, date importanti, nelle quali si ci può aspettare i sintomi che inidicano l’inizio del parto; questi possono riassumersi in due: rottura delle membrane e contrazioni.
Nel caso di rottura della placenta, sia per la quantità fuoriuscita del liquido osservato, si raccomanda un ricovero il prima possibile. La paziente viene visitata e se si conferma l’avvenuta rottura si procede alla stimolazione del parto.
Riguardo alle contrazioni, ciò che segnala l’inizio del parto, è la frequenza e l’intensità di queste. Se è il primo parto, si richiede il ricovero ospedaliero quando si verificano tre contrazioni ogni dieci minuti e con una durata di trenta secondi.
Se non fosse il primo parto, si consiglia il ricovero quando si verificano contrazioni di trenta secondi con intervallo di cinque minuti.
Se superata la settimana 40 senza avere sintomi del parto, si procede al controllo fetale e ad un possibile ricovero per provocarlo tra la settimana 40 e 41, sempre a giudizio medico.
Nel parto seguito dall’ Instituto Bernabeu è prevista la presenza dell’equipe umana corrispondente: ginecologo, ostetrica, anestesista e pediatra. Dopo il parto la degenza media in ospedale è di due giorni, se si tratta di un cesario, di solito è di cinque giorni se non sorgono complicazioni.

Il puerperio (“anche chiamato quarantena”), è il periodo compreso nelle sei settimane seguenti il parto, durante il quale si producono secrezioni uterine post-parto totalmente fisiologiche. La paziente deve seguire una dieta equilibrata simile a quella durante il periodo gestazionale insieme a vitamine e ferro ed a una completa igiene e cura dell’ episiotomia o della ferita chirurgica nei casi di taglio cesario.
La prima mestruazione si manifesterà alla fine del periodo di allattamento, nei casi di allattamento artificiale alla fine del periodo di quarantena.
In questo periodo sono frequenti alcuni sintomi sgradevoli, anche se passeggeri: difficoltà di urinare, incontineza urinaria, stitichezza e peggioramento dell’emorroidi.
Indubbiamente il latte materno è il miglior alimento per il neonato, visto che soddisfa tutte le sue necessità e svilupperà il rapporto madre-figlio di vitale importanza nei primi mesi di vita. Per iniziare ad allattare è consigliabile avvicinare al seno materno il neonato prima possibile, visto che il riflesso di succiare è il miglior stimolo per la detta “montata lattea”, che di solito succede tra il terzo e il quarto giorno del puerperio.
Nei casi in cui la madre ha il fattore sanguineo Rh negativo e il neonato ha Rh positivo, si procede al vaccino Anti-D il giorno dopo il parto.
Nei primi giorni del puerperio avviene con una certa frequenza la denominata “depressione post-parto”, che è una risposta al parto vissuta in maniere diverse da ogni donna. Di solito dura pochi giorni, normalmente una settimana, durante la quale si manifestano i seguenti sintomi: tristezza, apatia davanti al bambino, irritabilità, cefalee, insonnia, stanchezza, ansie, ecc. È necessario l’appoggio e la comprensione da parte della famiglia; se durasse più a lungo occorre consultare uno specialista.
È consigliabile alla puerpera di consultare immediatamente il ginecologo in caso in cui si verificassero una serie di sintomi e segnali:
– Febbre alta e persistente
– Emorragia intensa
– Secrezioni maleodoranti
– Sintomi di mastite (dolore e arrossamento del seno)
– Ferite di cattivo aspetto (episiotomia o cesario)
– Sintomi urinari
– Dopo il parto, è possibile riiniziare ad avere rapporti sessuali una volta spariti i disturbi abituali. Anche durante l’allattamento si può rimanere incinta, non sono consigliabili gravidanze consecutive.
Il puerperio è un buon momento per riprendere i metodi anticoncezionali, nella visita post-parto si deciderà il più idoneo per la paziente.