Unità di diagnosi e trattamento del mancato impianto e aborti ricorrenti presso l’ Instituto Bernabeu
Il trattamento degli aborti ricorrenti e del fallimento dell'impianto embrionale, richiedono uno studio specializzato, che all'Instituto Bernabeu viene eseguito grazie ad un’Unità specifica multidisciplinare
Cos’è il mancato impianto ricorrente?
Viene definito come il mancato raggiungimento di una gravidanza dopo i trattamenti di PMA. Coinvolge sia i pazienti con un risultato negativo che i pazienti che soffrono un aborto precoce.
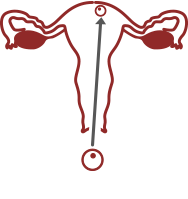
IMPIANTO NORMALE
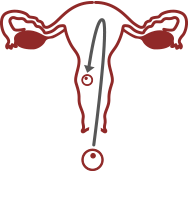
MANCATO IMPIANTO
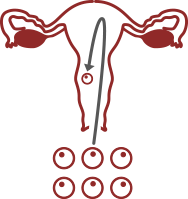
ABORTI RICORRENTI
Perché si verifica un mancato impianto embrionale?
Questa domanda è tutt’oggi una sfida, perché non si conoscono ancora molti dei processi che influiscono sul corretto impianto embrionale.
Bisogna tenere in considerazione che le cause non provengono da una paziente soltanto (la madre), ma da TRE pazienti: lei, lui e l’embrione.
Sì, sappiamo che alcune delle cause sono materne, ma la maggior parte di loro sono embrionali e non sempre i medici sono in grado di diagnosticarle e di approfondirne con accuratezza, aumentando così il grado di incertezza ed ansia nella paziente.
Nonostante ciò, c’è da dire che negli ultimi anni si sono realizzati grandi progressi in questo campo.
Uno studio adeguato per il mancato impianto richiede una valutazione multidisciplinare; per questo nell’ INSTITUTO BERNABEU disponiamo di un team specializzato in queste patologie, formato da ginecologi specialisti in riproduzione, endocrinologi, biologi molecolari, genetisti ed embriologi, e disponiamo inoltre di un’unità specializzata nell’immunologia della riproduzione.
Studio sulla diagnosi e trattamento dell’errore di annidamento embrionale e aborti ricorrenti
 Fattore femminile
Fattore femminile
Sebbene sia difficile determinare con certezza i fattori femminili che giustificano l’errore di annidamento e gli aborti spontanei consecutivi, gli ultimi studi hanno dato ottimi risultati.
L’Ecografia tridimensionale effettuata da esperti ecografi con delle attrezzature sofisticate permettono di identificare eventuali problemi di endometriosi, nota causa di perdita della ricettività endometriale e anomalie anatomiche dell’utero
Ciononostante, gli studi immunologici non sempre sono d’aiuto e le cure applicate spesso non portano miglioramenti; considerando che si tratta di un ambito in continua ricerca e approfondimento, in IB disponiamo di una Sezione di Immunologia Riproduttiva che studia questi fattori e segue da vicino i progressi attuali.
Inoltre, stiamo realizzando studi sulle contrazioni uterine al momento del trasferimento dell’embrione. Non bisogna dimenticare che l’utero è un muscolo e qualsiasi stimolazione inadeguata si traduce in un incremento delle contrazioni che potrebbero espellere l’embrione. L’andamento dettagliato del nostro studio sulla contrattilità uterina è stato pubblicato nella prestigiosa rivista Fertility & Sterility.
Un’ecografia con video registrazione permette di studiare l’attività contrattile e determinare la quantità di progesterone per scartare e trattare questo fattore.
Infine, all’Instituto Bernabeu stiamo conducendo diversi studi sull’efficacia dell’instillazione nella cavità uterina giorni prima del trasferimento di sostanze, che stimolano l’endometrio per aumentare la sua competenza biologica.
HCG intrauterino: L’instillazione di HCG nella cavità uterina prima del trasferimento dell’embrione allo scopo di aumentare la ricettività endometriale.
Intralipidi: La somministrazione di intralipidi durante il trasferimento e dopo il raggiungimento della gravidanza può contribuire ad aumentare il tasso di impianto e allo stesso tempo diminuire la probabilità di aborto spontaneo. (Per saperne di più).
Da quanto illustrato, si vede che lo studio del fattore materno richiede una valutazione multipla.
Inoltre, grazie allo studio denominato IBgen RIF, che analizza una serie di fattori genetici, immunologici ed ematologici, è possibile analizzare diverse cause con un unico test. Dopo aver valutato il caso specifico, si può effettuare il sequenziamento massivo parallelo (NGS). Per maggiori informazioni clicchi sul seguente link.
La nostra ultima ricerca mostra l’effetto del microbioma sulla fertilità; i microrganismi presenti nella zona genitale. Effettuiamo quindi l’analisi del microbioma in modo da poterlo stabilizzare nei casi in cui fosse alterato. (Per saperne di più).
Allo stesso tempo, un’altra tecnica che ha dimostrato i suoi vantaggi in casi accuratamente selezionati è l’applicazione intrauterina di plasma ricco di piastrine (PRP). Recenti studi hanno mostrato buoni risultati sul ruolo delle piastrine nella riparazione e rigenerazione di diversi tessuti in pazienti con fallimento di impianto embrionale ricorrente e in donne con endometrio refrattario. L’uso di plasma ricco di piastrine dal paziente stesso potrebbe migliorare la ricettività endometriale e, di conseguenza, anche l’impianto. (Per saperne di più).
 Fattore maschile
Fattore maschile
Il fattore maschile, si studia dal cariotipo, la frammentazione del DNA, la visita andrologica e la valutazione dei cromosomi.
Un cariotipo (questo è lo studio del numero e della disposizione dei cromosomi, che viene eseguito nelle cellule del sangue) può essere del tutto normale, ma i cromosomi trasportati dallo sperma potrebbero non esserlo: per questo motivo includiamo nello studio un test chiamato FISH, in cui viene valutato un numero elevato di spermatozoi, solitamente più di 1000, per sapere quale dotazione cromosomica portano.
Il ginecologo può consigliare lo studio della meiosi testicolare se venissero individuati parametri seminali anomali che potrebbero essere la causa degli insuccessi dei trattamenti con tecniche di fecondazione in vitro, errori di annidamento embrionale o aborti spontanei ricorrenti.
Nel processo di meiosi, le cellule staminali precursori dello sperma dividono in due il loro carico genetico per passare da 46 cromosomi a 23. Se si verificano delle alterazioni in questa fase, potrebbe alterarsi inoltre la dotazione cromosomica del gamete e quindi causare errori di fecondazione, sviluppi embrionali anomali, mancato attecchimento e aborti precoci.
Viene richiesta una piccola biopsia testicolare, anche se in diverse occasioni si può evitare, essendo studiata nell’eiaculato. Il risultato contribuirà ad adottare la tecnica riproduttiva più specifica così come eseguire il trattamento più adeguato.
 Fattore embrionale
Fattore embrionale
I più grandi progressi, senza dubbio, sono stati fatti nello studio del FATTORE EMBRIONALE.
Nella maggior parte dei casi, l’embrione è il responsabile del mancato impianto e degli aborti ricorrenti. Non bisogna dimenticare che proviene dalla combinazione di due cellule riproduttive: lo spermatozoo e l’ovocita, e per questo motivo è fondamentale prestare la massima attenzione durante il processo e di fare una accurata sorveglianza durante lo sviluppo e le condizioni di coltura in laboratorio così come il delicato momento del trasferimento nell’utero materno per evitare eventuali errori precedenti.
Oggi disponiamo di tecniche di biologia molecolare e genetica che ci consentono di analizzare a fondo i cromosomi dell’embrione, poiché la causa più frequente di fallimento dell’impianto e di aborto precoce è l’anomalia nel numero e nella disposizione dei cromosomi embrionali.
Il trasferimento di embrioni cromosomicamente normali, ugualizza la percentuale di gravidanza a prescindere dall’età materna, e riduce drasticamente il rischio di aborto; perciò se vengono trasferiti embrioni liberi da anomalie cromosomiche, la paziente avrà le stesse aspettative di successo, indipendentemente dalla sua età.
La tecnica nota con l’acronimo inglese PGT (Preimplantation Genetic Test), -o Test Genetico Pre-Impianto (PGT) en italiano-, eseguita intorno al 5º giorno di sviluppo embrionale si sta dimostrando molto efficace nel dare risposta alle domande più rilevanti delle pazienti e per i medici che si prendono cura del loro caso: perché non impiantano gli embrioni? Perché ho subito un aborto? Vale la pena ripetere il trattamento? È il momento di fermarsi o di cambiare trattamento?
Studio Completo 1 giorno. 100%
 Profilo materno
Profilo materno
- Analisi personalizzato della cartella clinica.
- Isteroscopia e biopsia dell’endometrio. Studio funzionale dell’endometrio e marcatore di anticorpi CD 138 per studio specifico di endometrite cronica.
- Profilo genetico di rischi di errore di annidamento
- Studi di trombofilie
- Studio immunologico
- Funzione tiroidea: TSH e antiTPO
- Cariotipo
- Vitamina D
- Analisi microbioma genitale
- Ecografia ad alta risoluzione per valutare la situazione dell’utero
- Eventuale studio di contrattilità uterina e livelli di progesterone il giorno del trasferimento embrionale
 Profilo paterno
Profilo paterno
- Cariotipo
- Estudio de la fragmentación del DNA (TUNEL)
- FISH Espermático
 Profilo embrionario
Profilo embrionario
- PGS/PGT-A/CCS
- Analisi personalizzata della sua storia clinica