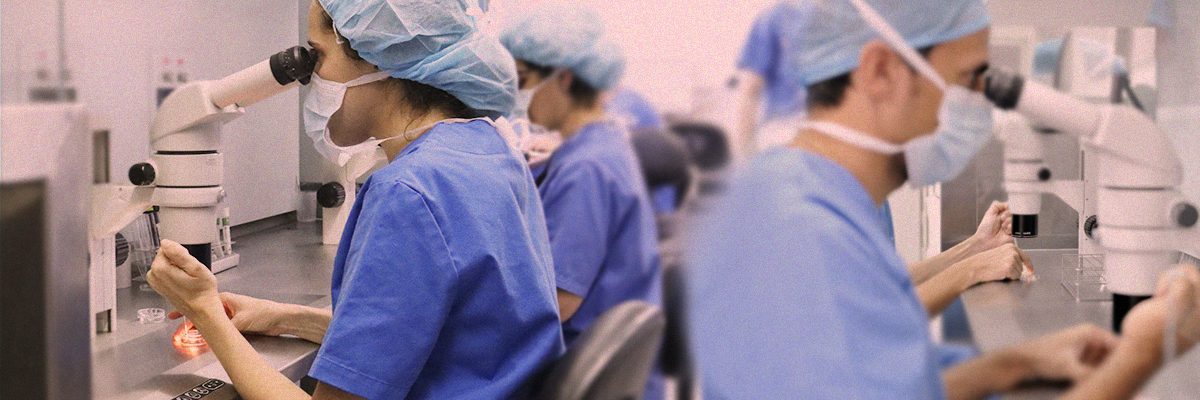
In vitro fertilisering (IVF)
In vitro fertilization (IVF), the main treatment for infertility, allows for higher rates of pregnancy than natural conception
In vitro fertilisering: IVF
In vitro fertilisering, også kjent som IVF, er en teknikk som tillater sædbefruktning av egg utenfor kvinnens kropp. Embryoer skapt i laboratoriet blir deretter implantert i livmoren for etablering av graviditeten. Denne prosessen involverer flere trinn som må koordineres riktig; utforming av en behandling tilpasset de reelle behovene til pasientene, kvaliteten på menneskelige ressurser og klinisk teknologi er nøkkelen til suksess.
Teknikker for assistert
befruktning (IVF)

IVF med egne kjønnsceller
FASER AV PROSESSEN

1 dag

Studie og forberedelse av paret
Hver pasient er unik, derfor er hver behandling i Instituto Bernabeu individuelt tilpasset. Hensikten er å fastslå opprinnelsen til ufruktbarheten for paret og utforme den mest hensiktsmessige IVF-behandlingen. Hos mannen analyseres sæden, de hormonelle nivåene, og dersom det er nødvendig foretas en urologisk vurdering.
Hos kvinner undersøkes livmorhalsen, endometrier, og endringer i og mønsteret for menstruasjonssyklusene. Disse vurderingene suppleres med en detaljert vurdering av helse-historikk og historikk om parets seksualliv.
Det endelige målet er å bestemme om in vitro fertilisering (IVF) er riktig prosedyre for behandling av infertilitetsproblemet og at paret er fysisk og psykisk klare til å starte. Hvis ikke, blir pasientene rettet mot den mest passende behandlingsmåten.

~ 8/12 dager
Eggstokkstimulering
For å maksimere sjansene for graviditet, trenger vi å innhente mer enn én eggcelle («egg»), som er det som vanligvis modnes i en kvinnes eggstokker.
For å stimulere produksjonen av flere eggceller og garantere god kvalitet administrerer vi en kombinasjon av legemidler, hvis respons styres av vaginal ultralyd og sporadiske blodprøver: induksjon av eggløsning.
Den totale prosessen tar, avhengig av hvert tilfelle, omtrent fra 8 til 12 dager. Denne stimuleringen er nøkkelen for å lykkes. Å få det størst mulige antall av ubefruktede egg er viktig, men enda viktigere er kvaliteten på disse. Derfor følger vi jevnlig deres utvikling med ultralydkontroller hvor vi bestemmer den mest passende hormondosen for å optimalisere kvaliteten.

1 dag
Innhenting av egg
Når eggene er modne og har nådd det optimale tidspunktet, blir de innhentet ved hjelp av vaginal ultralyd under lokalbedøvelse og mild sedasjon; dvs. fullstendig smertefritt. Prosessen tar bare ca. 15 minutter og krever ikke kirurgi, sykehusinnleggelse, sting eller full narkose.
Innhenting av sæd
Samtidig avgir mannen en sædprøve som forberedes i laboratoriet for å optimalisere dens befruktningskapasitet.

Befruktning i laboratoriet
Deretter foretar man, i laboratoriet for human embryologi, en befruktning ved å sammensmelte eggcellen og sædcellen til paret, enten ved en klassisk IVF syklus – den mest naturlige måten, eller ved benyttelse av ICSI-teknikken. Den består av å velge en passende sædcelle, som gjennom en tynn nål settes inn i en eggcelle, som i tilfellene av mannlig patologi letter befruktningen.
Resultatet av befruktningen (dag 1 i det embryoniske liv) vil bli observert ca. 18 timer senere. Da vil vi vite hvor mange av eggene som er normalt befruktet, som er lik antall embryoer.
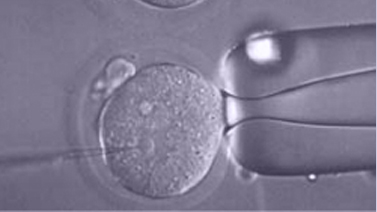
ICSI (Intracytoplasmatisk spermieinjeksjon)
Dersom den reproduktive biologen anser det nødvendig eller det er tidligere planlagt, utføres det en ICSI på eggcellene.
Intracytoplasmatisk spermieinjeksjon (ICSI), er en fremgangsmåte som innebærer innføring av en utvalgt sædcelle inn i en moden eggcelle for befruktning.
ICSI var en virkelig revolusjon innen assistert befruktning ettersom den løste de fleste problemer som var forårsaket av mannlig sterilitet. Teknikken benyttes for befruktning når sæden har et lavt tall sædceller, endret morfologi, redusert motilitet eller når sædcellene ikke er i stand til å befrukte ved konvensjonell IVF. Den kan også brukes hos pasienter med en blokkering av sædlederne, i dette tilfellet utføres en testikkepunktering der sæden hentes direkte ut fra testikkelen.
Prosedyren utføres under et mikroskop og krever flere sett med utstyr for mikromanipulasjon som tillater oss å stabilisere eggcellen forsiktig og deretter sette inn sædcellen. Valg av sædcelle er hovedsakelig basert på morfologiske egenskaper, men i enkelte tilfeller kan komplementære metoder benyttes (MACS, IMSI, PICSI). Mer informasjon

3/5 dager

Embryokultur
Etter befruktningen starter utviklingen av embryoene, som foregår i inkubatorer med et vekstmedium som gir dem det de trenger for å vokse. Embryoene kontrolleres i løpet av vekstprosessen.
Veksten evalueres regelmessig, siden ikke alle menneskelige embryoer når blastocyttstadiet.
Man må være oppmerksom på at ikke alle eggceller befruktes, og at ikke alle som blir befruktet utvikler seg til levedyktige embryoer. Noen embryoer vil være av god og noen av dårlig kvalitet, og hos andre stanser utviklingen.

1 dag
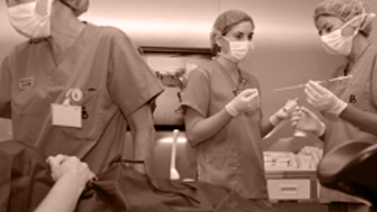
Embryo-overføring
Når blastocyttstadiet er nådd gjøres overføringen av embryoet. Dette er et avgjørende punkt i behandlingen. Det består i å plassere embryoet i morens livmor. Ultralydkontroll av underlivet benyttes under overføringen.
Vi plasserer vekstmediet, som inneholder embryoet, inne i livmoren. Det er en smertefri og kort prosess. Den utføres på en hensynsfull måte under rolige forhold og med hensyn til hvor ømfintlig embryoet er.
Embryoene som ikke har blitt implantert og som man fortsatt ønsker å oppbevare, blir etter forglassing overført til forvaring. Etter identifikasjon blir de lagret på et eget sted i de kryogeniske tankene i laboriatoriene våre. For å gi fullstendig sikkerhet oppbevares ikke engang andre prøver på det samme stedet, og heller ikke materiale fra andre pasienter, slik at de er vernet mot mulig kryssforurensning og unøyaktigheter.

10/12 dager
senere

Analytisk graviditetstest
13–14 dager etter at progesteronbehandlingen har startet undersøker man om graviditet er oppnådd eller ikke: Et embryo under utvikling produserer et hormon som heter beta-hCG, som overføres til moren og som derfor vil finnes i morens blod. Dette er det første livstegnet fra embryoet.
Hvis graviditet ikke oppnås, vil de medisinsk ansvarlige som var involverte i behandlingen vurdere årsakene til dette og gi en anbefaling om hva som kan gjøres videre. Vi vil avtale tid med pasienten for å gi denne medisinske vurderingen.

15 dager senere
Ultralyd for riktig kontroll av svangerskapet
Etter en graviditetstest med positivt resultat, vil en ultralydundersøkelse gjøres etter ca. to uker. Hvis dette gjøres før kan det føre til uklarhet og usikkerhet, siden resultatene i de fleste tilfeller ikke vil være utvetydige.
IVF er en svært allsidig prosedyre. Benyttede eggceller kan komme fra samme pasient eller fra en eggdonor. I tillegg kan sæd komme fra partneren eller fra en sæddonor. Teknikken har gjort svangerskap mulig for kvinner uten partner eller partner av samme kjønn (ROPA). I tillegg tillater den en genetisk diagnose før implantasjon og på denne måten redusere drastisk risikoen for å få barn med genetiske sykdommer.
Tilfeller der prøverørsbefruktning kan være hensiktsmessig
- Tidligere mislykkede inseminasjoner
- Infertilitet knyttet til alder
- Gjentatte spontanaborter
- Problemer med eggstokkene
- Polycystisk ovariesyndrom
- Endometriose
- Menn med lav spermiekonsentrasjon, -mobilitet eller med en høy prosentandel av sædceller med avvikende form.
- Blokkering eller hindring i egglederne
- Ønske om å få barn alene etter eget valg
- Ønske om å bli mor som lesbisk, biseksuell eller transperson
- Historikk med genetisk overførbare sykdommer
- Menn som har fått utført vasektomi
- Sterilitet uten kjent årsak
Fordeler ved IVF
Assistert befruktning (IVF) er den vanligste behandlingen innen reproduktiv medisin. Den gjør det mulig å befrukte eggene med sædceller utenfor kvinnens kropp. Embryoene blir deretter overført for å begunstige implantasjonen.
- IVF er en allsidig prosedyre. Eggene som benyttes kan komme fra pasienten selv eller fra en donor. Sæden kan komme fra partneren eller fra en donor.
- Teknikken har muliggjort svangerskap for kvinner uten partner eller med partner av samme kjønn (ROPA).
- Den gjør det mulig å utføre den genetiske preimplantasjonsdiagnosen og på den måten redusere risikoen for å få barn med genetiske sykdommer.
- Suksessratene er høye. (Se statistikk hos Instituto Bernabeu)
TEKNOLOGI OG BEHANDLINGSSPESIFIKKE ENHETER
Egne team utstyrt med den nyeste og mest avanserte teknologien, og spesialiserte fagfolk for alle tekniske behov:
Bivirkninger og ulemper ved IVF
Kvinnen kan som regel gjenoppta sine aktiviteter dagen etter egguthenting eller overføring. Blant de sjeldne bivirkningene som forekommer kan det oppstå en svak hevelse, ømhet i brystene, kolikk eller forstoppelse.
Som ulemper bør det bemerkes at det foreligger en lav risiko for komplikasjoner. Disse inkluderer eggstokkhyperstimuleringssyndrom eller risiko for fleregget graviditet.
Krav for IVF

En undersøkelse av paret utføres, der den mannlige sædkvaliteten vurderes. Og på sin side må kvinnen produsere eggceller og ikke ha livmorforandringer. Ved Instituto Bernabeu utføres fertilitetsstudien på en personlig tilpasset måte, for å kunne tilpasse behandlingen til den enkelte og slik oppnå et best mulig resultat. På de følgende lenkene kan du lese om innholdet av vår
- Fertilitetsstudie som allerede påbegynnes i
- Den første fruktbarhetskonsultasjonen.
PROSENTVIS STATISTIKK OVER SUKSESSRATER FOR IN VITRO FERTILISERING (IVF) VED INSTITUTO BERNABEU 2023
Pasientens alder | Suksess rate |
|
Positiv graviditetstest <35 år | 51,5% |
|
Akkumulert positiv graviditetstest <35 år (1 fersk overføring samt 2 overføringer fra frossen tilstand, uten gjennomføring av pgd eller valgfri forglassing) | 89,3% |
|
| Positiv graviditetstest 35-39 år | 48% |
|
| Akkumulert positiv graviditetstest 35-39 år (1 fersk overføring samt 2 overføringer fra frossen tilstand) | 88,7% |
|
Positiv graviditetstest ≥40 år | 33,3% |
|
Akkumulert positiv graviditetstest ≥40 år (1 fersk overføring samt 2 overføringer fra frossen tilstand) | 64,7% |
|
Embryokvalitet | Suksess rate |
|
| Samlet % av embryoer som når blastocyststadiet | 66,3% |
|
| Overføring som gjøres på blastocyststadiet (dag 5) | 86,3% |
|
Samlet % av sykluser der embryoer blir nedfrosset (alle behandlinger uten pgd av alle aldersgrupper eller valgfri forglassing er inkludert) | 67,8% |
|
MILD IVF
Mild IVF representerer et alternativ til konvensjonell eggstokkstimulering. Formålet er å begrense antallet eggceller som skal innhentes, og således redusere behandlingsbyrden for pasienten uten å svekke de kumulative graviditetsmulighetene. MILD IVF krever mindre medisinering og, i motsetning til klassisk stimulering, er ikke alle injiserbare. Forskjellen med in vitro fertilisering (IVF) er i hovedsak i fasen for eggstokkstimuleringen, da de påfølgende prosedyrene er lignende.
Blant fordelene ved Mild IVF er:
- Mindre medisindoser.
- Færre besøk på klinikken.
- Genererer mindre ubehag og bivirkninger knyttet til eggstokkstimuleringen, fordi den er mye mildere.
MILD-IVF oppstod ut i fra ønsket om å kunne tilby enklere og sikrere framgangsmåter. Avgjørelsen vil være basert til syvende og sist på råd fra spesialisten for den beste teknikken, og aksept fra pasienten etter å ha fått informasjon om dens fordeler og ulemper.
Indikasjonene for Mild IVF er:
- Kvinner under 35 år med god eggreserve og god prognose.
- Bakgrunn med overdreven reaksjon fra eggstokkene, noe som må unngås.
- Pasienter med risiko for ovarielt hypserstimuleringssyndrom