ЭТАПЫ ЭКО
Экстракорпоральное оплодотворение (ЭКО)
ЭТАПЫ ЭКО
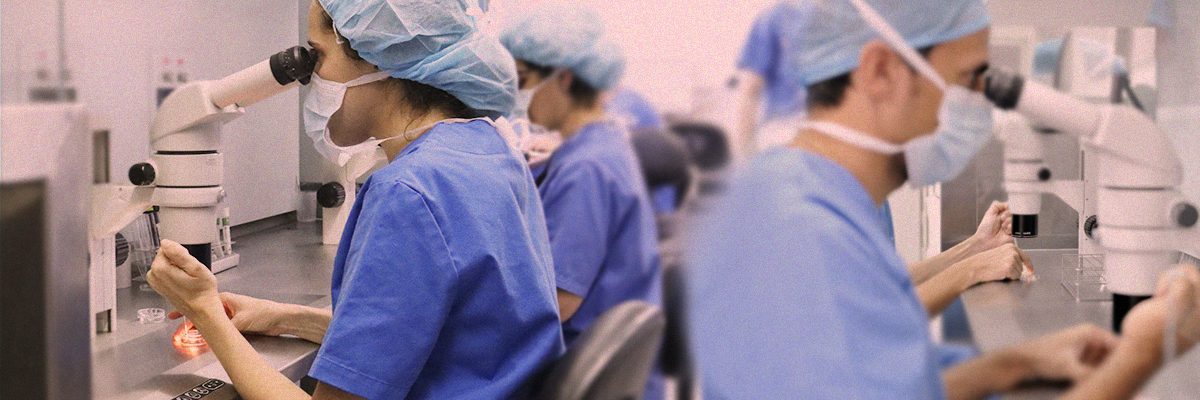
Экстракорпоральное оплодотворение (ЭКО) — это метод, который позволяет оплодотворение яйцеклетки спермой вне тела женщины. Эмбрионы, созданные в лаборатории, помещают в матку, чтобы облегчить их имплантацию и установить беременность. Этот процесс включает в себя несколько шагов, которые должны быть согласованы надлежащим образом.
Методы искусственного
оплодотворения

ЭКО с собственными гаметами
Фазы процесса

1 day

Исследование и подготовка пары
Каждый пациент уникален, поэтому каждое лечение в Институте Бернабеу (Instituto Bernabeu) индивидуально. Цель заключается в определении происхождения бесплодия у пары и создание наиболее подходящего лечения. У мужчин, исследуется сперма, уровни гормонов и урологические оценки необходимыханализов.
У женщин, исследуется шейка матки, эндометрий, изменения в маточных трубах и менструальный цикл. Это оценивание результатов дополняются детальной оценкой истории здоровья и половой жизни партнеров.
Конечной целью является определить, что ЭКО является процедурой выбора для лечения проблемы бесплодия, и что пара физически и психологически подготовлена для ее начала. В противном случае, пациенты направляются на более подходящее лечение.

~ 8/12 days
Стимуляция яичников
Чтобы максимизировать шансы на беременность, нужно получить более чем один овоцит («яйцеклетка»), это то, что созревает в яичнике женщины.
Для стимуляции производства нескольких ооцитов и их хорошего качества, мы обеспечиваем пациентку медицинскими препаратами, действия которых контролируются с помощью вагинального УЗИ и периодических анализов крови: индукция овуляции.
Весь процесс длится, в зависимости от каждого случая, приблизительно от 8 до 12 дней. Эта стимуляция является ключом к будущему успеху. Получение большего количества овоцитов является важным процессом, но более важным является их качество. Таким образом, мы периодически следим за их прогрессом с помощью УЗИ контроля, где устанавливаем наиболее подходящюу гормональную дозу для оптимизации качества.

1 day
Сбор овоцитов
Когда овоциты созреют и достигнут оптимального момента, мы их собираем с помощью вагинального УЗИ под местной анестезией и мягкой седацией; т.е., совершенно безболезненно. Процесс занимает около 15 минут и не требует хирургического вмешательства, госпитализации, наложения швов или общей анестезией.
Подготовка спермы
Параллельно, мужчина предоставляет сперму, которая подготавливается в лаборатории, чтобы оптимизировать ее оплодотворяющую способность

Искусственное оплодотворение
Осуществляется внутри лаборатории эмбриологии человека для способствования оплодотворения, соединяя овоцит со спермой партнера, либо с помощью классического ЭКО-более естественно, либо с использованием техники ICSI (intracytoplasmic sperm injection) , которая состоит в выборе подходящего сперматозоида и введении его через тонкую иглу в овоцит, что в случае мужской патологии способствует оплодотворению.
Результат оплодотворения ( день 1 эмбриональной жизни) наблюдается примерно через 18 часов. Тогда мы узнаем, сколько ооцитов были оплодотворены нормально, которые будут равны количеству эмбрионов.
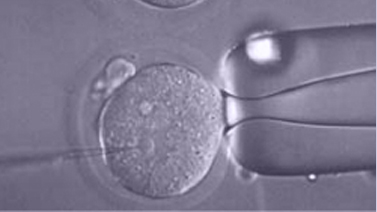
ICSI (интрацитоплазматическая инъекция сперматозоидов)
Когда биолог репродукции посчитает это необходимым или если же ранее планировалось, то выполнятся ICSI овоцитов.
Интрацитоплазматическая инъекция сперматозоида (ICSI) это процедура, которая состоит в введении выбранного сперматозоида во внуть зрелой яйцеклетки для достижения оплодотворения.
ICSI произвела революцию в методах вспомогательной репродукции, так как решает большинство проблем при мужском бесплодии. Техника используется для оплодотворения, когда сперма имеет малое количество, измененную морфологию, сниженную подвижность или когда сперма не в состоянии оплодотворить обычным ЭКО. Он также может быть использован у пациентов с закупоркой протоков, по которым продвигаются сперматозоиды, в этом случае выполнятся прокол яичек и используются выделенные сперматозоиды непосредственно из яичка.
Процедура выполняется под микроскопом и использует множество оборудований для микроманипуляции, что позволяет нам аккуратно стабилизировать яйцеклетку, а затем ввести и поместить сперматозоид внутрь ее. Выбор сперматозоида основан в основном на морфологических характеристиках, хотя в некоторых определенных случаях, могут быть использованы дополнительные методы (MACS, IMSI, PICSI). Дополнительная информация

3/5 days

Эмбриональное культивирование
После оплодотворения, оплодотворенные ооциты помещаются в инкубатор, что позволяет создать благоприятные условия для оплодотворения и развития. Эмбриологи клиники каждый день будут наблюдать и отмечать развитие эмбрионов.
Рост эмбриона будут периодически контролировать, так как у человека не все эмбрионы достигают состояния бластоциста.
Вы должны иметь в виду, что не все эмбрионы будут жизнеспособными и многие не будут оплодотворены. В процессе развития, некоторые эмбрионы будут заблокированы, другие будут хорошего качества, а третьи, хотя и достигнут последнего этапа развития, будут плохого качества.

1 day
Перенос эмбрионов
Когда эмбрион достигнет состояние бластоциста, мы запрограммируем перенос эмбриона — кульминация процедуры. Процедура заключается в имплантации эмбриона в матку будущей мамы. Перенос осуществляется с помощью брюшного УЗИ.
Через шейку матки мы введем катетер и закапаем каплю культуральной среды в область матки, где будет имплантирован эмбрион. Это безболезненная и быстрая процедура.
Процедура проводиться в клинических условиях, имея в виду хрупкость эмбриона.
Эмбрионы, которые не были перенесены в маточную полость, могут быть оставлены на хранение в Институте Бернабеу. В этом случае, после их криоконсервации и идентификации, они переходят на индивидуальное хранение в криогенных резервуарах наших лабораторий. Для обеспечения полной безопасности, выделенное для их хранения местоположение не используется ни для хранения других образцов пациента, ни для хранения эмбрионов другого пациента, защищая таким образом эмбрионы от возможной перекрестной инфекции или неточностей.

10/12 days
later

Анализ подтверждения беременности
Через 13/14 дней с начала приема прогестерона, мы запрограммируем анализ на беременность: определяется уровень гормона бета-ХГч в крови, который вырабатывает эмбрион и впитывает плацента матери. Это первый измеряемый признак от эмбриона.
Если нет беременности, вся команда врачей приступит к рассмотрению всего процесса оплодотворения, чтобы определить причины. После этого, мы назначим встречу пациентам, чтобы объяснить ситуацию и предоставить медицинское заключение.

15 days later
УЗИ для контроля беременности
Через две недели, приблизительно, после того как наступит беременность, мы проведем УЗИ. Мы не рекомендуем проводить этот контроль до указанного срока, так как результат может ввести в заблуждение и в основном бывает неубедительным.
ЭКО является чрезвычайно универсальной процедурой. Используемые яйцеклетки могут быть от того же самого пациента или донора яйцеклетки. Подобным образом, сперма может исходить от партнера или донора спермы. Техника позволила возможность забеременеть одиноким женщинам или однополым партнером. Кроме того, ЭКО позволяет выполнить доимплантационную генетическую диагностику и, таким образом, значительно снизить риск рождения детей с генетическими заболеваниями.
Показания к ЭКО
- Неудача в предыдущих циклах исскуственной инсеминации
- Бесплодие, связанное с возрастом
- Привычное невынашивание беременности
- Недостаточность яичников
- Синдром поликистозных яичников
- Эндометриоз
- Мужчины с низким количеством, подвижностью или повышенным количеством аномальных форм сперматозоидов.
- Непроходимость или перевязка маточных труб
- Материнство в одиночку по собственному решению
- Лесбийское, бисексуальное или транссексуальное материнство
- Генетические заболевания в анамнезе
- Мужчины с предыдущей вазэктомией
- Бесплодие неизвестного происхождения
Преимущества ЭКО
Экстракорпоральное оплодотворение – самый распространенный вид лечения в репродуктивной медицине. Оно позволяет оплодотворить яйцеклетки сперматозоидами вне тела женщины. После этого производится перенос эмбрионов для имплантации.
- ЭКО – разнообразная процедура. Используемые яйцеклетки могут быть взяты у пациентки или у донора. Сперма может быть от партнера или от донора.
- Этот метод позволяет забеременеть женщинам без партнера или с однополым партнером (метод с использованием донорских ооцитов — ROPA).
- ЭКО обеспечивает генетическую диагностику до имплантации, таким образом, снижая риск появление детей с генетическими заболеваниями.
- Процент успеха высок. Дополнительная информация о возможных осложнениях ЭКО.
ТЕХНОЛОГИЯ И СПЕЦИАЛЬНЫЕ ОТДЕЛЫ ЛЕЧЕНИЯ И ТЕРАПИИ
Собственное оборудование, современная технология и специалисты для решения любых технических задач:
Побочные эффекты ЭКО
Как правило, женщина может вернуться к своей нормальной жизнедеятельности на следующий день после извлечения яйцеклеток или переноса эмбрионов. Редкие побочные эффекты включают легкое вздутие, повышенную чувствительность груди, колики или запор. Среди недостатков стоит отметить небольшой риск осложнений, включая синдром гиперстимуляции яичников или риск многоплодной беременности.
Требования к ЭКО

Необходимо проведение обследования партнера, в ходе которого оценивается качество семени. В свою очередь, женщина должна быть способна к производству яйцеклеток, и у нее не должно быть маточных изменений. ВИнститутоБернабеупри исследовании фертильностимыиндивидуально подбираемсамое подходящее лечениеитемсамымоптимизируемрезультат. Перейдя по следующим ссылкам Вы найдете информацию об:
- Изучение фертильности, котороепроводитсяна
- Первой консультаци ирепродуктолога
СТАТИСТИКА УСПЕШНЫХ ПОКАЗАТЕЛЕЙ (%) ПРИ ЭТАПЫ ЭКО В INSTITUTO BERNABEU 2023
возраст пациента | Шанс успеха |
|
Положительный тест на беременность <35 лет | 51,5% |
|
Положительный тест на беременность <35 лет (1 свежий перенос и 2 криоперноса, без пренатального хромосомного скрининга pgd и без элективной витрификации) | 89,3% |
|
| Положительный тест на беременность 35-39 лет | 48% |
|
| Положительный тест на беременность 35-39 лет (1 свежий перенос и 2 криоперноса) | 88,7% |
|
Положительный тест на беременность ≥40 лет | 33,3% |
|
Положительный тест на беременность ≥40 лет (1 свежий перенос и 2 криоперноса) | 64,7% |
|
качество эмбриона | Шанс успеха |
|
| Общий % эмбрионов которые достигают стадию бластоциста | 66,3% |
|
| Переносы, которые проводятся на стадии бластоциста (5-ый день) | 86,3% |
|
Общий % циклов, при которых замораживаются эмбрионы (включены все возрастные диапазоны лечения без пренатального хромосомного скрининга pgd и без элективной витрификации) | 67,8% |
|
Процент успеха ЭКО
Статистика показывает общие данные, не соотносимые с конкретным случаем, поэтому всегда нужно учитывать необходимость в индивидуализации прогноза. Статические данные не включают проведение генетического доимплантационного скрининга — PGS (комплексного хромосомного скрининга — CCS) и выборочную витрификацию.
Далее представлен общий процент беременности (беременность, полученная после пункции/возврата ооцитов. Сюда входит перенос эмбрионов без консервации и возможный перенос криоконсервированных эмбрионов, если первый перенос оказался неудачным).
SOFT-ЭКО
Мягкое ЭКО представляет собой альтернативу традиционной стимуляции яичников. Цель состоит в том, чтобы ограничить количество полученных яйцеклеток и, таким образом, уменьшить нагрузку лечения для пациента и без подвергания опасности вариантов беременности. SOFT-ЭКО требует намного меньше лекарств и -в отличие от классической стимуляции-, не все инъектабельны. Разница с ЭКО в основном заключается в фазе стимуляции яичников, так как все следующие процедуры схожи.
Преимуществами soft ЭКО являются:
- Более низкие дозы препарата.
- Сокращение числа посещений клиники.
- Создает меньший дискомфорт и побочные эффекты, связанные со стимуляцией яичников, потому что он гораздо мягче
SOFT-ЭКО рождено из-за беспокойства предлагать простые и безопасные протоколы. Решение будет основываться в конечном счете, по указанию техники специалистом и принятия пациентом после ознакомления с преимуществами и ее недостатками.
Показания для soft ЭКО:
- Женщины в возрасте до 35 лет , с хорошим резервом яичников и хорошим прогнозом.
- История преувеличенной реакции яичников, которые следует избегать.
- Пациенты с риском гиперстимуляции яичников