Отделение по лечению повторных неудач имплантации и привычного невынашивания беременности
Отсутствие имплантации требует специализированного подхода, поэтому в Институто Бернабеу имеется многопрофильное специализированное отделение
Что такое отсутствие имплантации?
Оно определяется как неспособность достижения жизнеспособной беременности после ЭКО. Т.е. объединяет
как тех пациенток, которые не беременеют, так и тех, у которых случается выкидыш на ранних сроках.
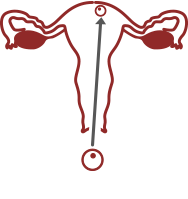
NORMAL IMPLANTATION
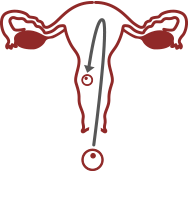
IMPLANTATION FAILURE
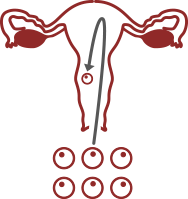
REPEATED MISCARRIAGE
Причины отсутствия имплантации эмбриона?
Этот вопрос очень сложный, потому что мы не знаем многие кульминационные процессы надлежащей имплантации эмбриона.
Изначально нужно думать, что причина исходит не от одного (мать), а от трех пациентов: она, он и эмбрион.
Да, мы знаем, что некоторые причины материнские, но большинство из них эмбриональные и не всегда мы можем диагностировать и успешно лечить их, отсюда высокая степень неуверенности и тревоги пациента, когда врачи не могут установить причины.
Тем не менее, в последние годы достигнут значительный прогресс в этой области.
Правильное изучение отсутствия имплантации требует многопрофильной оценки, поэтому в ИНСТИТУТО БЕРНАБЕУ создана группа, специализирующаяся на этих нарушениях, в которую входят гинекологи, эндокринологи, молекулярные биологи, генетики и эмбриологи.
Исследование для диагноза и лечения отторжения при имплантации эмбриона и повторного аборта
 Женский фактор
Женский фактор
Хотя мы еще далеки от точного определения женских факторов, которые оправдывают отторжение при имплантации и повторный аборт, в исследование их причин появились новые достижения.
Трехмерное УЗИ, которое проводят УЗИ-специалисты с помощью современного оборудования, позволяет исключить аденомиоз, заболевание, при котором внутренняя оболочка (эндометрий) прорастает в мышечную ткань матки. Это заболевание сильно влияет на восприимчивость эндометрия и анатомические аномалии матки.
Однако, иммунологические анализы часто не помогают в этих случаях, а лечение при таком исследование не улучшает репродуктивное здоровье пациентки. Но учитывая, что эта сфера деятельности продолжает развиваться, IB имеет специальный отдел репродуктивной иммунологии, который оценивает этот фактор и внимательно следить за достижениями в этой области.
Кроме того, мы проводим исследование сокращений матки во время переноса эмбрионов. Не следует забывать, что матка — это мышечный орган, и поэтому любая неправильная стимуляция матки приведет к увеличению сокращений, которые могут отторгнуть эмбриона. Прогресс нашего исследования о сокращение матки был опубликован в престижном журнале «fertility & sterility».
УЗИ-видео, с обследованием сократительной деятельности матки и определением показателей прогестерона, является эффективным способом для исключения и лечения этой причины.
Наконец, Instituto Bernabeu проводит исследования об эффективности закапывания веществ в полость матки, за несколько суток до переноса, которые стимулируют эндометрий и повышают биологическую компетентность.
- Внутриматочный ХГЧ (хорионический гонадотропин): укол ХГЧ до переноса эмбриона улучшает восприимчивость эндометрия.
- Интралипид: использование интралипидов в период переноса эмбриона и после наступления беременности может повысить процент имплантации и, с другой стороны, снизить риск выкидыша.
Как можно заметить, исследование женского фактора требует многократной оценки.
Помимо этого, мы проводим анализ IBgen RIF, который исследует различные генетические, иммунологические и гематологические факторы. Таким образом, всего один анализ исследует различные причины. После оценки каждого случая, может быть показано секвенирование нового поколения (NGS). Для дополнительной информации
Наше последнее исследование доказывает влияние микробиома (своеобразной экосистемы микроорганизмов половых органов) на фертильность. В случае нарушения микробиома, мы включили анализ, чтобы стабилизировать эту экосистему организма. (Узнать больше).
Кроме того, внутриматочная PRP-терапия обогащённой тромбоцитами плазмой выявила преимущества в некоторых тщательно отобранных случаях. Последние исследования проявили хорошие результаты, на бумаге, при использовании плазмы для восстановления и регенерации разных тканей в случаях отторжения эмбриона после имплантации и у женщин с тонким эндометрием. Использование обогащенной тромбоцитами плазмы, полученной из крови пациентки, в лечебных целях, может улучшить рецептивность эндометрия и, соответственно, имплантацию эмбриона.
 Мужской фактор
Мужской фактор
МУЖСКОЙ ФАКТОР исследуется с помощью кариотипа, фрагментации ДНК, андрологического осмотра и оценки хромосом.
Кариотип (совокупность признаков полного набора хромосом), который исследует клетки крови, может быть совершенно нормальным, а хромосомы сперматозоидов нет. Поэтому, мы включаем в осмотр анализ FISH, который позволяет определить число сперматозоидов (в основном более 1000) с хромосомными аномалиями.
Гинеколог может порекомендовать исследование мейоза сперматозоидов при нарушении параметров спермы, чтоможет быть причиной неудачного ЭКО, отторжения при имплантации эмбриона или выкидыша.
Мейоз – это процесс, при котором клетки-предшественники сперматозоидов разделяют пополам свою генетическую нагрузку, и число хромосом уменьшается с 46 до 23. В ходе этого процесса возможны нарушения, из-за которых у сперматозоидов окажется аномальное количество хромосом, что может вызвать бесплодие, аномалии плода, выкидыши или неудачное ЭКО.
Для исследования необходимо провести тестикулярную биопсию, хотя иногда это возможно определить в сперме, избегая при этом биопсию. Результат анализа поможет подобрать адекватную ВРТ.
 Эмбриональный фактор
Эмбриональный фактор
Но, несомненно, именно в ЭМБРИОНАЛЬНОМ ФАКТОРЕ мы достигли наибольший прогресс.
Именно этот фактор несет ответственность за большинство случаев отторжения при имплантации и повторных абортов.
Не следует забывать, что этот фактор происходит от сочетания двух репродуктивных клеток: сперматозоида и ооцита. Поэтому, мы внимательно обрабатываем эти клетки, строго следим за развитием и условиями культивирования в лаборатории, и аккуратно переносим эмбрион в матку матери. При отторжении следует принять во внимание все эти процессы.
Действительно, на сегодняшний день мы располагаем методами молекулярной биологии и генетики, которые позволяют нам анализировать полностью хромосомы зародыша, поскольку наиболее частой причиной отторжения при имплантации и аборта на ранних сроках является аномалия числа и расположения эмбриональных хромосом.
При перенос хромосомно — нормальных эмбрионов процент наступления беременности не зависит от возраста матери и одновременно значительно снижает риск абортов; то есть, всегда, когда нам удается перенести эмбрионы без хромосомных аномалий, пациент будет иметь успех, независимо от возраста.
Техника Полного Хромосомного Скрининга, известная в английской аббревиатуре как Преимплантационная генетическая диагностика или преимплантационный генетический тест эмбриона (ПГД/ПГТ), проводимая приблизительно на 5-й день эмбрионального развития, показывает высокую эффективность для удовлетворения наиболее актуальных вопросов для пациентов и врачей, которые заботятся о них: Почему не прививаются эмбрионы? Почему происходит выкидыш? Стоит ли повторять лечение? Не пора ли закончить или изменить лечение?
Comprehensive Analysis 1 day. 100%
 Женское обследование
Женское обследование
- Анализиоценкавашейисторииболезни
- Гистероскопия ибиопсияэндометрия. Функциональное исследование эндометрия и маркера антител CD 138, для специфического исследования на хронический эндометриоз.
- Генетический профиль, чтобы получить информацию о риске не прикрепления плода.
- Исследование на тромбофилии
- Иммунологическое исследование
- Исследование щитовидной железы: TSH и антиTP
- Кариотип
- Витамин D
- Анализ микробиома половых органов
- УЗИ высокого разрешения для обследования матки
- Возможное обследование сократительной способности матки и уровня прогестерона в день переноса эмбрионов
 Мужское обследование
Мужское обследование
- Кариотип
- Фрагментация ДНК спермограммы
- FISH-диагностика спермы
 Качество эмбрионов
Качество эмбрионов
- PGS/PGT-A/CCS
- Персонализированный анализ вашей истории болезни